Паракашлюк: симптоми у дітей, принципи лікування
Паракашлюк, також відомий як паракоклюш, є захворюванням, яке супроводжується ураженням респіраторного тракту та центральної нервової системи. Зазвичай ця інфекція виявляється у дітей, хоча в рідкісних випадках дорослі також можуть захворіти. Симптоми паракашлюку дуже схожі на ознаки кашлюку, але вони зазвичай менш виражені. Одним з основних симптомів цієї хвороби є сухий кашель, який часом може призвести до блювоти.
Експерти зауважують, що найчастіше заражаються паракашлюком діти, які відвідують дошкільні заклади. Інфікування зазвичай спостерігається в осінньо-зимовий період.
До групи ризику зараження паракашлюком належать діти віком від 3 до 6 років. Ймовірність зараження дітей до 2 років практично відсутня, але вони можуть виносити паракашлюк більш важко.
Важливо відзначити, що навіть якщо дитина перехворіла на кашлюк або отримала профілактичне щеплення від цього захворювання, ризик зараження паракашлюком існує. Після перенесення паракашлюку організм розвиває стійкий імунітет, і ризик повторного зараження залишається лише на рівні 5%.
Причини
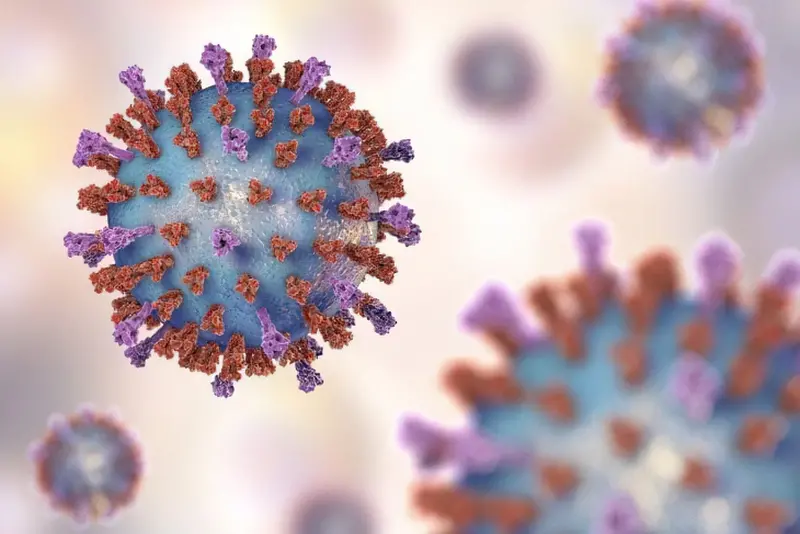
Паракоклюш викликається зараженням грамнегативною бактерією Bordetella parapertussis. Вона являє собою паличку кокковидної форми, яка має капсулу і джгутики. В навколишньому середовищі Bordetella parapertussis нестійкі. Вони швидко гинуть під впливом прямих сонячних променів, високих температур і дезинфікуючих засобів.
Джерелом інфекції є хвора людина або носій. Збудник паракоклюша поширюється повітряно-крапельним шляхом і після попадання в дихальні шляхи вражає циліндричні війчасті епітеліальні клітини гортані, трахеї і бронхів.
В тканинах цих органів бактерія розмножується і виділяє в кров цито – і дерматонекротоксини, що надають негативну дію на центральну нервову систему, органи дихання і кровоносні судини. До моменту поширення токсинів у хворого присутні симптоми катарального враження. Розпад бактерій викликає появу в крові токсинів, і у інфікованого з’являється спазматичний кашель.
Поступово в дихальному центрі, що знаходиться в довгастому мозку, закріплюється кашльовий рефлекс і кашель у хворого стає більш частим і інтенсивним. До його виникнення можуть призводити навіть неспецифічні враження – звук, біль, дотик і т. п.
При поширенні вогнища збудження на сусідні ділянки довгастого мозку (блювотний і судинний центр) у хворого після завершення епізоду приступообразного кашлю може виникати блювання, гіпертонус судин і підвищується артеріальний тиск. В деяких випадках через кашльовий напад з’являються судоми.
Продукти життєдіяльності збудника паракоклюша призводять до зниження імунітету, і захворювання може ускладнюватися вторинними інфекціями (бронхітами, пневмоніями або отитами). Крім цього, зниження неспецифічних захисних факторів може призводити до бактеріоносійства Bordetella parapertussis.
Форми і періоди паракашлюку
- катаральний – триває приблизно 3-14 днів, проявляється ознаками назофарингіту;
- судомний (спазматичного кашлю) – триває близько 2-8 тижнів (зазвичай 2-3 тижні, іноді довше), супроводжується сухим нападоподібний кашлем;
- одужання триває 2-4 тижні, проявляється поступовим згасанням симптомів.
- атипова (або стерта) – захворювання не проявляється кашлем, і періодичність у виникненні симптомів відсутній;
- коклюшеподобная – інфекція проявляється нападами кашлю, який може закінчуватися блювотою;
- бактеріоносійство – у хворого відсутні ознаки захворювання, але під час дихання він виділяє в навколишнє середовище збудників паракоклюша і є джерелом інфекції.
Симптоми
Після зараження паракашлюком до появи симптомі може минати від 5 до 8 діб (іноді і до 15 днів).
- погіршення загального самопочуття: слабкість, болі в м’язах, головний біль та ін.;
- незначне підвищення температури (до 37,5 С);
- нежить;
- першіння і біль в горлі;
- покашлювання або рідкісний сухий кашель.
Часто перші прояви паракашлюку можуть бути помилково прийняті за симптоми гострої респіраторної вірусної інфекції (ГРВІ). Але застосування протикашльових засобів не має ефективності, і кашель поступово стає більш виразним та нападоподібним.
Після початку судомного періоду температура дитини може нормалізуватися, і сухий кашель стає характерним. Це розпочинається після виникнення передвісників (які можуть включати біль в горлі та загальний неспокій) і характеризується частими нападами кашлю. Спазматичний кашель супроводжується репризами, під час яких під час вдиху можна чути свистячий звук, спричинений спазмом голосової щілини. Такі напади кашлю зазвичай виникають декілька разів на добу (зазвичай 5-7 разів).
Після закінчення нападу в дихальних шляхах може з’являтися слиз, і іноді може відбуватися блювання. Під час кашлю обличчя та очі дитини стають червоними, вени на шиї набрякують, з очей ринуть сльози, а повіки стають набряклими. Через гіпоксію шкіра обличчя поступово стає блідо-синьою.
У деяких випадках сильні кашльові напади можуть призвести до неприємних ситуацій, таких як неконтрольоване сечовиділення та випадання калу. Внаслідок сильного кашлю дитина може стати апатичною та роздратованою. Під час огляду порожнини рота можуть виявити виразки та білий наліт.
Між 2 і 8 тижнями після початку хвороби стан дитини зазвичай починає покращуватися. Кашльові напади стають рідшими, а загальний стан стабілізується.
Ускладнення внаслідок паракашлюку дуже рідкісні. Тільки при тяжкому перебігу може виникнути бактеріальна пневмонія, бронхіт, отит, пневмоторакс або емфізема. Іноді сильні кашльові напади можуть призвести до носових кровотеч, крововиливів в кон’юнктиву ока або навіть до випадання прямої кишки.
Симптоми інших форм паракашлюку
При стертій формі паракоклюша у хворого виникає трахеобронхіальний або трахеальний кашель, який не характеризується як нападоподібний. У таких випадках поставити правильний діагноз можна тільки за результатами лабораторних аналізів.
При коклюшеподібній формі цієї інфекції катаральний період стає нетривалим. Після нього у дитини виникає нападоподібний кашель з репризами, який іноді закінчується виникненням блювання. Такий перебіг недуги спостерігається у 15-20% хворих. Від кашлюку ця форма паракоклюшу відрізняється тільки менш тривалими і більш рідкісними кашльовими нападами.
Бактеріоносійство паракоклюшу виявляється в 10-15% випадків зараження цією інфекцією. При такому перебігу захворювання у хворого не виявляються симптоми недуги, але його збудник виділяється в зовнішнє середовище і може ставати причиною інфікування інших людей.
Діагностика
Запідозрити наявність паракоклюша лікар може по характерних скарг хворого: початок захворювання з проявів ГРВІ, постійно посилюється (аж до нападів) і довго не проходить кашель. Під час огляду пацієнта фахівець обов’язково уточнює присутність контактів з хворим такою інфекцією і аналізує дані про поширеність паракоклюшу в регіоні проживання.
- бактеріологічний аналіз (мазок із задньої стінки носоглотки) – результати дослідження стають відомими лише через 6-7 днів, і їх точність значно залежить від якості використовуваних реагентів;
- серологічні реакції (РПГА, РА, РСК – – виконуються одночасно з двома антигенами (коклюшним і паракоклюшним) і дозволяють підтверджувати присутність в організмі того чи іншого збудника;
- ПЛР-має високу точність, але виконується рідко через високу вартість і відсутність необхідного обладнання в багатьох лікувальних установах.
Для уточнення деталей клінічної картини пацієнту з паракоклюшем призначається виконання рентгенографії грудної клітини.
Лікування
Етіотропна терапія при паракоклюші не проводиться, і лікування є симптоматичним. Госпіталізація рекомендується тільки тим дітям, у яких інфекція протікає у важкій формі або присутні важкі супутні захворювання.
- тривалі і часті прогулянки на свіжому повітрі;
- щадний режим: виключення стресів, оптимізація режиму дня і сну, виключення фізичного перенапруження;
- зволоження повітря в приміщенні і його часте провітрювання;
- виняток з раціону дратуючих слизову оболонку горла продуктів.
- протикашльові засоби: Синекод, Грипоцитрон-Бронхо, Бронхолітин, Либексин;
- муколітичні та відхаркувальні засоби: Лазолван, Амброксол, Бромгексин, Колдрекс-Бронхо, Бронхикум, Стоптусин;
- бронходилататори: Беродуал, Еуфілін;
- спазмолітики: екстракт беладони, кальцію глюконат;
- заспокійливі засоби: екстракт валеріани, пустирника, Персен, Ново-Пасит і ін.;
- антигістамінні засоби (при ознаках алергії): лоратадин, цетиризин, Піпольфен та ін.;
- вітаміни С, А, В, Е і Р.
Прийом антибіотиків при паракоклюші показаний тільки при розвитку бактеріальних ускладнень (пневмонії, бронхіту). У рідкісних випадках для ослаблення нападів кашлю рекомендується прийом транквілізаторів (Гідазепам, феназепам).
- суміш ягід калини з медом (співвідношення 1:2) – компоненти тримають на водяній бані 10 хвилин, приймають по 1 столовій ложці 3 рази на день після прийому їжі;
- суміш соку редьки і меду (співвідношення 1:2) – компоненти змішують і приймають по 1 столовій ложці 4 рази на день;
- настій коренів алтея (1 столова ложка сировини на 400 мл охолодженої кип’яченої води) – коріння настоюють протягом 8 годин, отриманий настій випивається протягом дня невеликими порціями.
Профілактика
- виявлені хворі ізолюються на 25 діб;
- у дитячому закладі встановлюється карантин на 2 тижні;
- у вогнищі інфекції дворазово виконується бактеріологічне дослідження для раннього виявлення інфікованих;
- при виявленні бактеріоносійства носія ізолюють до отримання двох негативних результатів бактеріологічного дослідження.
Якщо у дитини на тлі ознак ГРВІ спостерігається посилення кашлю або кашльові напади, що закінчуються відділенням слизу або блювотою, важливо негайно звернутися до сімейного лікаря, педіатра або інфекціоніста. Діагноз паракашлюк може бути встановлений лише після проведення бактеріологічного аналізу або серологічних тестів (РПГА, РА, РСК).