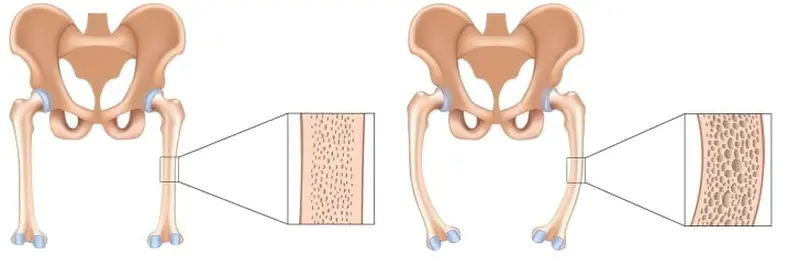
Остеомаляція це патологічний процес, який впливає на систему кісткової тканини та призводить до зменшення її мінералізації. В результаті цього кістки стають надто гнучкими і втрачають свою звичайну стійкість.
Цей порушений процес мінералізації призводить до того, що скелет втрачає здатність виконувати свою опорну функцію і може почати деформуватися. Особливо складно для пацієнтів, коли ці зміни в кістках супроводжуються гіпотрофією (порушенням розвитку) та гіпотонією (зниженням м’язового тонусу). У таких умовах в повсякденному житті може виникати значний дискомфорт і обмеження рухів.
Діагноз остеомаляції зазвичай ставлять нескладно, але лікування цього стану може бути довготривалим і складним. Головним чином, лікування є консервативним, і його мета – зміцнення кісток та попередження подальшого розвитку остеомаляції. У важких випадках, коли вже сформувалися значні деформації скелета, може знадобитися хірургічна корекція, щоб відновити правильну форму та функцію кісток.
Основи остеомаляції
Якщо розвивається остеомаляція, то при цьому рівномірно вражаються практично всі кісткові структури кістяка, через зниження міцності кісткової тканини він перестає виконувати одну з головних своїх функцій – опорну.
Серед пацієнтів, які звернулися на прийом до травматолога з приводу ознак остеомаляції, переважну більшість становлять діти та літні.
Рідше такий патологічний стан може виникати у жінок під час вагітності, але захворюваність у цієї категорії населення в останні роки зросла. В цілому жінки страждають в 10 разів частіше, ніж чоловіки.
Гендерні та вікові закономірності виникнення цієї патології наступні: у дітей зазвичай вражаються кістки верхніх і нижніх кінцівок, у вагітних – кістки тазового кільця, у літніх – хребці всіх відділів хребетного стовпа.
- дитяча або молодіжна;
- пуерперальна (так називають остеомаляцію у вагітних);
- клімактерична;
- стареча.
Характерно, що у людей молодого віку з діагностованою остеомаляцією дуже часто розвиваються різні порушення з боку нирок.
Деякі клініцисти пропонують виділити окремий вид остеомаляції, яка виникає на тлі голодування – у цілому вона пов’язана з остеопатією (порушенням кісткової тканини) голодуючих. Доцільність цієї пропозиції зросла останнім часом, так як досить вираженою проблемою є хворі анорексією, а серед них – ослаблені дівчатка підліткового віку.
Причини
Базова причина розвитку цієї патології – це прогресуюче системне порушення мінерального обміну, яке розвивається через нестачу в організмі вітамінів і мінералів (в останньому випадку – найчастіше фосфорної кислоти і солей кальцію). Причинами такого стану можуть бути багато хвороби і патологічні стани, які в кінцевому результаті ведуть до «збіднення» кісткової тканини.
- недостатнє надходження їх в організм;
- занадто інтенсивне вимивання згаданих мінеральних речовин з кісткової тканини.
В обох випадках патологічний процес в кінцевому підсумку зводиться до того, що втрата біологічних мінералів організмом, яка є нормальним закономірним наслідком його життєдіяльності, не встигає компенсуватися.
Недостатнє надходження мінеральних речовин в кісткові структури можливе з таким базових причин, як:
- їх знижене надходження в організм;
- погана засвоюваність при вживанні їжі з нормальною і навіть підвищеною кількістю таких сполук.
- збіднення раціону – іншими словами, людина приймає їжу, в якій мало мінеральних сполук;
- голодування – мінеральні речовини не надходять взагалі, бо людина нічого або майже нічого не їсть.
Втрата мікроелементів, які могли б стати опорними елементами для кісткової тканини, але не стали, так як пройшли «транзитом» через організм, найчастіше може розвиватися при патології:
- шлунково-кишкового тракту;
- нирок.
У першому випадку такий патологічний процес пов’язаний з порушенням всмоктування мінеральних речовин в ШКТ і з їх подальшим виведенням з кишечника.
Описуване порушення, пов’язане з патологією нирок, зустрічається частіше, ніж при патологіях шлунково-кишкового тракту.
- порушення екскреторної функції нирок;
- їх хронічні, особливо прогресуючі захворювання;
- вроджені аномалії (вади розвитку нирок, які спостерігаються при порушенні внутрішньоутробного розвитку майбутньої дитини.
- хронічний інтерстиціальний нефрит – тривале запальне враження однієї або обох нирок, яке має неінфекційну (небактеріальну) природу. Патологічний процес розвивається в проміжній (інтерстиціальній тканині з враженням канальцевого апарату;
- полікістоз нирок – перетворення паренхіми (робочої тканини) нирок, при якому в ній утворюється безліч порожнин, заповнених рідиною, що веде до прогресуючого погіршення, а далі і вимикання функції нирок;
- гідронефроз (або водянка нирки) – прогресуюче розширення чашково-лоханочного комплексу нирки, яке розвивається через порушення відтоку сечі та при якому неминуче настає атрофія («збіднення») ниркової паренхіми;
- аномалії розвитку нирок.
- структури нирок;
- формування їх судин;
- кількість, розміри, розташування і взаємини нирок. В останньому випадку мова йде про їх зрощення.
Розвиток патології
- руйнування старої кісткової тканини, яка «відпрацювала» і більше не придатна;
- утворення нової такої тканини в поєднанні з її мінералізацією (насиченням мінеральними речовинами).
- Якщо людина не хворіє, то ці процеси збалансовані, кістки зберігають свою міцність.
Якщо розвивається остеомаляція, то замість того, щоб утворювати повноцінну міцну кісткову тканину, формується остеоід – це речовина, яка містить мало фосфатів і кальцію і не мінералізована в достатній мірі. Остеоід складається з скупчення колагенових волокон, завдяки яким кістка стає дещо пружною і не ламається при найменшому зусиллі, що наноситься на неї. По суті, це база кістки, її білковий матрикс. Проте сам по собі остеоід недостатній для того, щоб кістка могла виконувати свої функції і переносити фізичні навантаження протягом усього активного життя людини.
Оскільки метаболічні процеси в кістці взаємопов’язані, порушення утворення нової кісткової тканини також впливають на процес деструкції старої кісткової тканини.
- будова кісток порушується в ще більшій мірі;
- їх міцність погіршується.
Ступінь мінералізації кістки знаходиться в прямій залежності від вмісту в крові фосфатів і кальцію.
- кальципічна;
- фосфоропенічна.
- порушення всмоктування кальцію в кишечнику;
- порушення балансу між процесом відкладення кальцію в кістках і його виведенням з кісткової тканини, яка руйнується;
- дефіцит вітаміну D;
- посилена екскреція (виведення) кальцію нирками.
- генетичні зрушення;
- цироз печінки;
- враження шлунково-кишкового тракту;
- недостатня інсоляція (вплив на людський організм сонячних променів);
- тривалий прийом протисудомних засобів;
- вегетаріанська дієта.
- їх всмоктування в кишечнику з подальшим надходженням в кровоносне русло, звідки вони розносяться по кісткових структурах людського організму;
- швидкість виведення нирками.
- гіперпаратиреоз – надмірне вироблення гормонів паращитовидних залоз, яка спостерігається при їх гіперфункції;
- нестача фосфатів у їжі;
- підвищене виділення фосфатів нирками при спадковій патологій обміну речовин, визначених новоутвореннях і деяких інших хворобах нирок.
Зверніть увагу
Під час вагітності та грудного вигодовування дитини ризик розвитку остеомаляції збільшується, так як потреба організму у вітаміні D посилюється, а функціональне навантаження на нирки зростає.
Такі процеси можуть спровокувати розвиток захворювань і прояв раніше латентно (приховано) протікаючих патологій розвитку, які безпосередньо й ведуть до виникнення остеомаляції.
Симптоми остеомаляції
Ця патологія розвивається і наростає в нешвидкому темпі, поступово.
- зниження тонусу м’язів;
- їх ослаблення;
- больовий синдром;
- парестезії, порушення чутливості;
- порушення функцій кісток.
- по локалізації – в області стегон і спини, дещо рідше можуть проявлятися в плечовому поясі і грудній клітці;
- по розповсюдженню без характерної іррадіації;
- за характером – незрозумілі, пацієнт не може однозначно їх описати, оцінює часто відчуття дискомфорту;
- по інтенсивності – в основному помірні, іноді слабкі, можуть не змінюватися протягом усього розвитку патології;
- по виникненню – турбують не тільки при навантаженні, але і в стані спокою.
- утруднення при спробі розширити і підняти ноги;
- підвищення чутливості кісткових структур при звичайному фізичному тиску на них. Така ознака розвивається дуже рано – буквально після «зародження» патології. Особливістю є те, що при подібному фізичному впливі на клубові кістки больові відчуття з’являється не тільки при натисненні, але і при припиненні його.
Парестезії виникають не у всіх пацієнтів, але досить часто. Це можуть бути відчуття «бігання мурашок» на шкірі, оніміння, короткочасного зникнення чутливості.
- деформації скелета не спостерігаються;
- можливе виникнення патологічних переломів – порушення цілісності кісткової структури суто через те, що міцність знижується, але без впливу травмуючого агента.
- болі поступово посилюються;
- з’являється обмеження рухів, яке істотно наростає;
- розвиваються деформації (викривлення) – в основному вони зачіпають верхні і нижні кінцівки, хоча можуть спостерігатися з боку інших кісткових утворень.
У важких випадках патології кістки стають гнучкими, вони немов воскові.
- психіки;
- функцій серцево-судинної системи;
- роботи шлунково-кишкового тракту.
- О-подібна деформація ніг;
- воронкоподібна деформація грудної клітки.
Особливості остеомаляції при вагітності
Пуерперальна остеомаляція найчастіше виникає під час повторної вагітності, до неї схильні жінки у віці від 20 до 40 років.
- у післяпологовому періоді;
- в період грудного вигодовування.
- кістки тазового кільця;
- верхні відділи стегнових кісток;
- хребці, які формують нижній відділ хребетного стовпа.
Пацієнтки пред’являють скарги на болі в ногах, спині, в області крижів і таза, які стають більш інтенсивними при натисканні на них.
- качина хода (дуже схожа на ходу при вродженому вивиху стегна);
- парези, порушення рухової активності;
- паралічі – неможливість рухової активності.
При цьому формується викривлений таз. Це робить неможливим народження дитини природним шляхом, через що розродження доводиться проводити за допомогою кесаревого розтину.
Зверніть увагу
Після пологів стан жінок з діагностованою остеомаляцією часто поліпшується, але на самовилікування сподіватися не варто – при відсутності лікування або неадекватних призначеннх рано чи пізно виникають наслідки у вигляді тяжких деформацій, порушується працездатність, а також виникає ризик інвалідності.
Особливості клімактеричної остеомаляції
Головним симптомом цього захворювання є викривлення хребта. Найчастіше це проявляється у формі кіфозу – деформації хребетного стовпа, при якій верхня частина хребта вигинається назад.
Під час клімактеричної остеомаляції стовбур тіла стає коротшим, але довжина кінцівок залишається незмінною. У ході подальшого розвитку цієї патології може спостерігатися досить характерний ефект: людина, сидячи, може здаватися низького зросту (навіть якщо вона насправді не є такою), майже як карлик.
У деяких випадках пацієнти відчувають виражені болі, які обмежують їх у рухах.
Типовими ознаками старечої остеомаляції є патологічні переломи (кістка може ламатися навіть при звичайних рухах) та, рідше, загальна деформація скелета через зміни у структурі кісток.
У важких випадках цього захворювання спостерігаються більші кількості компресійні переломи хребта, які призводять до «просідання» хребців і можуть спричинити утворення вираженого горба.
- качина хода;
- труднощі при спробі піднятися вгору по сходах.
Діагностика
Діагноз остеомаляції тільки на підставі скарг пацієнтів поставити важко, тому залучають широку діагностику – вивчають анамнез захворювання, проводять додаткові методи дослідження.
- при огляді – відзначаються характерні деформації, описані вище;
- при пальпації (промацуванні) – хворобливість.
- гамма-фотонова абсорбціометрія – з її допомогою визначають рівень кальцію і фосфатів на певній ділянці кістки;
- біопсія кісток тазу – роблять забір кісткової тканини, вивчають її будову;
- рентгенографія кісток.
- при розвитку патології на рентген-знімках визначаються ознаки остеопорозу;
- при прогресуванні патології виявляється дугоподібна деформація, яка найчастіше відзначається при обстеженні стегнових, великогомілкової і малогомілкової кісток, так як вони піддані істотним осьовим навантаженням;
- у місцях остеоїду утворюються зони просвітлення;
- при тривалому перебігу остеомаляції і наростаючому остеопорозі розширюється кістковомозковий простір – кістка стає немов роздутою.
З лабораторних методів інформативним є мікроскопічне дослідження біоптату кісток.
Диференціальна діагностика
- системний остеопороз – крихкість кісткових структур;
- кісткової тканини;
- хвороба Реклінгхаузена – розвиток нейрофібром (пухлин нервової тканини як у центральній нервовій системі, так і на периферичних нервових гілках), при якому можуть спостерігатися ознаки, схожі на симптоматику остеомаляції;
- пізній рахіт – пізно виникає ненормальний розвиток кісток через нестачу солей кальцію.
Ускладнення
Головним ускладненням остеомаляції є деформація кісткових структур. Частіше всього вона виявляється з боку тих кісток, які відчувають на собі навантаження (зокрема, трубчастих кісток кінцівок).
Лікування остеомаляції
Так як до остеомаляції можуть призводити порушення з боку багатьох структур людського організму, її лікування, крім травматологів і ортопедів, при необхідності проводять неврологи, гінекологи, ендокринологи.
- оптимізація фізичної активності. З одного боку, це уникнення надмірних навантажень на кістки, з іншого – ЛФК;
- масаж;
- препарати вітаміну D, фосфору і кальцію;
- УФО.
Якщо виражені деформації істотно погіршують якість життя пацієнта, залучають хірургічну корекцію – зокрема, проводять металосинтез для зміцнення кісток. Але операцію виконують не раніше, ніж через 1-1,5 року від початку консервативного лікування, щоб за цей час зміцнити кісткові структури, інакше при ранніх оперативних втручаннях можуть виникати повторні деформації.
При остеомаляції, яка виникла у період вагітності призначають препарати, які містять мікроелементи і вітамін D.
- при неефективності консервативного лікування вирішується питання про переривання вагітності, а якщо пологи відбулися – про стерилізацію і припинення грудного вигодовування;
- при сприятливому перебігу розродження за допомогою кесаревого розтину, також рекомендується не годувати дитину грудьми.
Профілактика та прогноз
- попередження ендокринних, обмінних, ниркових, шлунково-кишкових патологій, які здатні призвести до розвитку остеомаляції, а при їх діагностуванні – своєчасне лікування;
- збалансоване харчування з вживанням достатньої кількості вітамінів і мікроелементів;
- дозовані фізичні навантаження.
Прогноз при остеомаляції різний. Для життя він, як правило, сприятливий при своєчасному лікуванні. Але є загроза інвалідизації, так як через виражену остеомаляцію спостерігається важка деформація таза і хребетного стовпа.
Якщо лікування при остеомаляції не проводилося або призначено пізно, є ризик загибелі від супутніх патологій або ускладнень з боку внутрішніх органів.