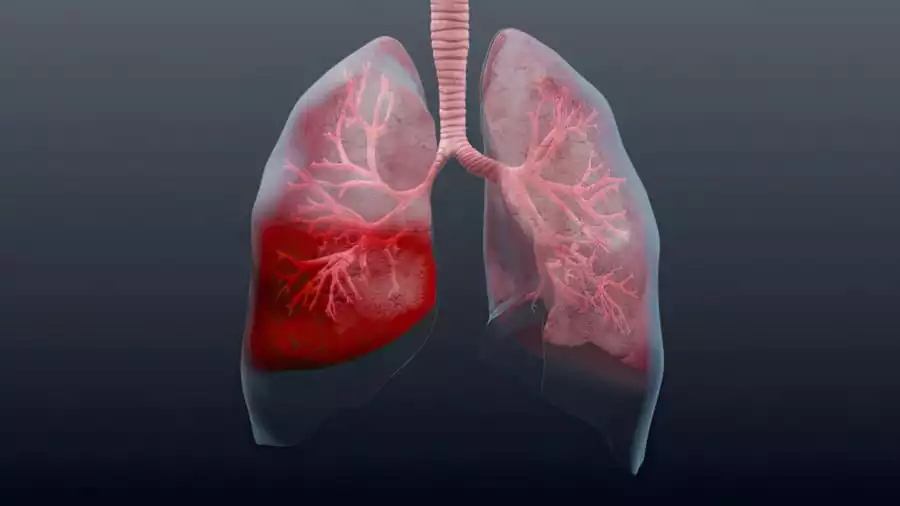
Пневмонія, яку ми часто називаємо запаленням легень, це запальне захворювання легень, яке може бути викликане різними мікроорганізмами, такими як бактерії, віруси, грибки або інші патогени. Вона впливає на альвеоли – мікроскопічні пузирчасті структури в легенях, які відповідають за обмін газів. Симптоми пневмонії включають лихоманку, кашель з виділенням мокротиння, біль в грудях та загальну слабкість.
Пневмонія може бути дуже серйозним захворюванням, особливо для людей зі слабким імунітетом, дітей та літніх осіб. Лікування пневмонії може включати антибіотики для боротьби з бактеріальними інфекціями, а також симптоматичну терапію, щоб полегшити стан хворого.
Причини пневмонії
Пневмонія – це запалення легень, яке може бути спричинене дуже різними чинниками.
- Віруси, такі як грипові віруси, респіраторний синцитіальний вірус (RSV), різні типи коронавірусів (включаючи вірус SARS-CoV-2, що викликає COVID-19), можуть спричиняти вірусну пневмонію.
- Бактерії, зокрема Streptococcus pneumoniae (пневмокок), Haemophilus influenzae та Staphylococcus aureus, можуть викликати бактеріальну пневмонію. Бактеріальна пневмонія часто виникає як ускладнення після вірусної інфекції.
- Грибки, такі як Pneumocystis jirovecii, можуть бути причиною пневмонії, особливо у людей зі слабким імунітетом, таких як пацієнти з ВІЛ/СНІД або отруєнням хіміотерапією.
- Інші патогени, такі як Mycoplasma pneumoniae, Chlamydia pneumoniae, Legionella pneumophila та інші, також можуть викликати пневмонію.
- Фактори, які збільшують ризик розвитку пневмонії, включають куріння, хронічні захворювання легень, слабкий імунітет, вік (похилий і маленька дитина), хронічні захворювання, які впливають на імунну систему, і прийом певних ліків.
- Інгаляція шкідливих речовин, таких як дим тютюну, хімічні речовини або забруднене повітря, може сприяти розвитку пневмонії.
- Пневмонія, яка виникає у лікарнях або інших установах охорони здоров’я, називається госпітальною. Госпітальна пневмонія може бути спричинена болісними штамами бактерій, що резистентні до антибіотиків.
Важливо розуміти, що причини пневмонії різняться, і лікування може варіювати в залежності від викликаючого фактору. Якщо ви виявляєте симптоми пневмонії, такі як кашель, підвищена температура тіла, затруднене дихання та біль у грудях, важливо негайно звернутися до лікаря для діагностики і призначення лікування.
Симптоми пневмонії
Клінічна картина залежить від форми пневмонії.
- Підйом температури до 39,5 градусів;
- Кашель з мокротою, яка може містити гній;
- Болі в грудній області під час дихання;
- Задишка при навантаженні, а пізніше, при відсутності адекватного лікування, і в стані спокою;
- Можуть фіксуватися кров’янисті виділення в мокроті, яка відходить при кашлі.
- Кашель без відділення мокротиння;
- Перебіг пневмонії без температури або з невисокою температурою (до 38 градусів)
- Астенія;
- Головний біль.
Крім цього, існують загальні симптоми, які можуть бути присутні в обох випадках: пітливість, безсоння або, навпаки, сонливість, втрата апетиту. Це викликається інтоксикацією, що супроводжує будь-який запальний процес в організмі. Така симптоматика не є специфічною, тому на підставі лише її важко поставити правильний діагноз.
Також невірним буде припускати, що головним симптомом пневмонії є кашель. У ряді випадків, коли запалення знаходиться в областях легень, значно віддалених від дихальних шляхів, кашель може бути мінімально вираженим або відсутнім зовсім.
Це не робить її менш небезпечною, тому якщо пацієнт скаржиться на нездужання, яке триває більше декількох днів і не має очевидних причин (навантаження, стрес, реабілітація після лікування), необхідно звернутися до терапевта і отримати направлення на аналізи крові і сечі. Крім цього, показаний профілактичний огляд, що включає в себе загальноклінічні аналізи, флюорографію і консультацію терапевта. Така диспансеризація повинна проводитися не рідше, ніж раз на рік.
Методи діагностики запалення легень
Діагностика запалення легень (пневмонії) включає в себе ряд клінічних, лабораторних і інструментальних методів, які допомагають встановити наявність цього захворювання і визначити його тип і важкість.
- Лікар проводить фізичний огляд пацієнта, включаючи прослуховування легенів за допомогою стетоскопа. Зазвичай при пневмонії спостерігаються такі ознаки, як хрипи, шумне дихання та вологе хрипіння.
- Лікар ретельно допитує пацієнта щодо симптомів, які він відчуває, і його медичної історії, зокрема, чи були недавно вірусні інфекції або контакт з іншими хворими на пневмонію.
- Рентгенографія легень є одним з основних інструментальних методів діагностики пневмонії. Вона допомагає лікарю визначити наявність запальних змін у легенях і їх місцезнаходження. Рентгенографія може показати затемнення або запалення в легенях.
- Комп’ютерна томографія (КТ): У деяких випадках, особливо при складних або некласичних формах пневмонії, може бути використана КТ легень для більш детального вивчення структури легень.
- Аналіз крові може виявити підвищену кількість білих кров’яних клітин, що свідчить про запалення. Також можуть проводитися дослідження слизу з дихальних шляхів для визначення викликаючого агента (бактерії, віруси, грибки).
- Деякі біологічні маркери, такі як прокальцитонін (PCT), можуть допомагати в розрізненні між вірусною і бактеріальною пневмонією.
- Лабораторний аналіз слизу може допомогти визначити викликаючий агент пневмонії, що важливо для призначення адекватного лікування.
Діагностика пневмонії вимагає індивідуального підходу і може бути складною у випадках, коли симптоми неспецифічні або коли є супутні медичні стани. Точна діагностика дозволяє розпочати вчасне і ефективне лікування, що є важливим для успішного подолання цього захворювання.
Лікування пневмонії
Лікування пневмонії зазвичай включає в себе декілька аспектів і може варіювати в залежності від типу пневмонії (вірусна, бактеріальна, грибкова), важкості захворювання та стану пацієнта.
В принципі в наших реаліях ще можуть бути лікарі, які просто колять антибіотики при будь-якому запаленні. Колись так і робили, але тепер застосовується більш комплексний підхід, який допомагає уникнути ускладнень і пришвидшити видужування.
- Антибіотики. Якщо пневмонія спричинена бактеріями, лікар призначить антибіотики, які ефективні проти конкретного патогену. Важливо приймати антибіотики так, як призначено лікарем і завершити повний курс лікування, навіть якщо симптоми полегшуються раніше.
- Антивірусні препарати (для вірусної пневмонії). У разі вірусної пневмонії, особливо важливо робити вакцинацію проти грипу та інших вірусів, які можуть викликати запалення легень. Іноді лікар може призначити антивірусні препарати, такі як осельтамівір (Tamiflu), для лікування.
- Протизапальні препарати. У разі важкості пневмонії і сильного запалення легень може бути призначено протизапальні препарати, такі як стероїди або інші протизапальні засоби.
- Підтримка дихальних шляхів. У важких випадках пневмонії може бути необхідна підтримка дихальних шляхів, включаючи інгаляційну терапію, кисневу терапію або механічну вентиляцію.
- Відпочинок і питний режим. Під час лікування пневмонії важливо відпочивати і вживати достатню кількість рідини, щоб уникнути дегідратації.
- Симптоматичне лікування. Лікар може рекомендувати засоби для зниження температури (наприклад, ацетамінофен), ліки від кашлю та болю у грудях.
- Фізіотерапія. У певних випадках фізіотерапія, включаючи легеневу гімнастику, може бути корисною для поліпшення дихальної функції.
- Дотримання карантину: Якщо пневмонія є вірусною, важливо дотримуватися карантину і уникати контакту з іншими людьми для запобігання поширення інфекції.
Лікування пневмонії повинно проводитися під наглядом лікаря, і план лікування може бути змінений в залежності від реакції пацієнта на терапію. Важливо швидко звертатися до лікаря при підозрі на пневмонію, особливо якщо ви спостерігаєте важкість дихання, високу температуру або інші тривожні симптоми.
Профілактика розвитку пневмонії
- Вакцинація. Щеплення, які попереджають зараження вірусом грипу та ГРВІ повинні ставитися в обов’язковому порядку людям з ослабленим імунітетом, та іншим категоріям хворих, схильних до захворювання легень. Перед тим як провести вакцинацію, важливо повідомити лікаря про всі наявні чинники, які можуть служити протипоказанням для ін’єкції (вагітність, аутоімунні захворювання, онкологія та інші).
- Усунення вогнищ хронічної інфекції. Своєчасне лікування фарингіту, тонзиліту, гаймориту і карієсу забезпечить не тільки відсутність патогенних бактерій, але і посилить імунний статус організму.
- Своєчасне лікування простудних захворювань. Для того щоб ГРЗ або ГРВІ не переросли в пневмонію, важливо вчасно провести адекватну терапію: противірусні препарати, постільний режим, рясне пиття. Після того, як зникнуть симптоми застуди, потрібно здати аналіз сечі і крові, щоб переконатися, що захворювання не дало ускладнення на різні системи організму.
- Не допускати переохолоджень. Для цього необхідно вибирати одяг і взуття у відповідності з погодними умовами, а також не нехтувати фізичними навантаженнями і загартовуватися з дитинства.
- Уникати контакту з потенційними носіями вірусу. У період епідемій рекомендується носити марлеву пов’язку, користуватися профілактичними назальними мазями (оксолінова мазь) і уникати місць скупчення людей.
Незважаючи на те, що захворювання пневмонією не є приводом до переривання вагітності, воно може завдати істотної шкоди здоров’ю матері і плоду. Головним чином негативні наслідки захворювання пов’язані з інтоксикацією, яка неминуче виникає при будь-якому запальному процесі. По-друге, лікарські препарати, що застосовуються для лікування пневмонії, можуть негативно вплинути на ембріон.
Лікування майбутньої мами повинно проводитися пульмонологом спільно з гінекологом-акушером. Якщо пацієнтка почувається задовільно, не має ніяких хронічних захворювань, то вона може лікуватися амбулаторно, регулярно відвідуючи лікаря до моменту повного одужання. Але при наявності ризику ускладнень, вона повинна бути негайно госпіталізована в стаціонар. При правильному і своєчасному лікуванні прогноз і для майбутньої мами, і для дитини сприятливий.