Вторинний гіперальдостеронізм – це медичний термін, який описує стан, коли рівень гормону альдостерону у крові підвищується в результаті інших медичних проблем або станів організму.
Альдостерон – це гормон, який виробляється наднирковими залозами і відповідає за регулювання балансу натрію та калію в організмі, а також впливає на кров’яний тиск.
Причини вторинного гіперальдостеронізму можуть бути різноманітними, включаючи патології нирок, такі як нирковий артеріальний стеноз, ураження ниркових судин або пухлини, які виробляють альдостерон. Іншими можливими причинами є певні лікарські препарати, такі як діуретики або препарати, які впливають на роботу нирок, а також стан після операцій на нирках. Важливо визначити причину гіперальдостеронізму, оскільки це впливає на методи лікування.
Симптоми вторинного гіперальдостеронізму можуть включати високий кров’яний тиск, набряки, зміни в рівнях калію та інші патологічні зміни в організмі. Лікування спрямоване на корекцію основної причини, що викликала гіперальдостеронізм, і може включати призначення лікарських препаратів або хірургічне втручання, якщо це необхідно. Точний план лікування зазвичай розробляється лікарем на основі діагностики та індивідуальних потреб пацієнта.
Причини
- ураження ниркової паренхіми (при цукровому діабеті, нефритах різного генезу);
- патологічний процес в ниркових судинах (судинні аномалії, атеросклероз, фіброзно-м’язова гіперплазія, здавлення пухлиною);
- гіперплазії юкстагломерулярного апарату в нирках (синдром Барттера);
- серцева недостатність;
- захворювання печінки;
- пухлина нирок або іншої локалізації, яка продукує ренін;
- прийом медикаментів (оральні контрацептиви, діуретики);
- вагітність.
Синдром Барттера являє собою нормотензивній варіант гіперальдостеронізму. Це спадкове захворювання, для якого характерна гіпокаліємія і підвищена секреція реніну з резистентністю до ангіотензину 2 і наступною компенсаторною стимуляцією ренін-ангіотензинової системи.
Механізми розвитку
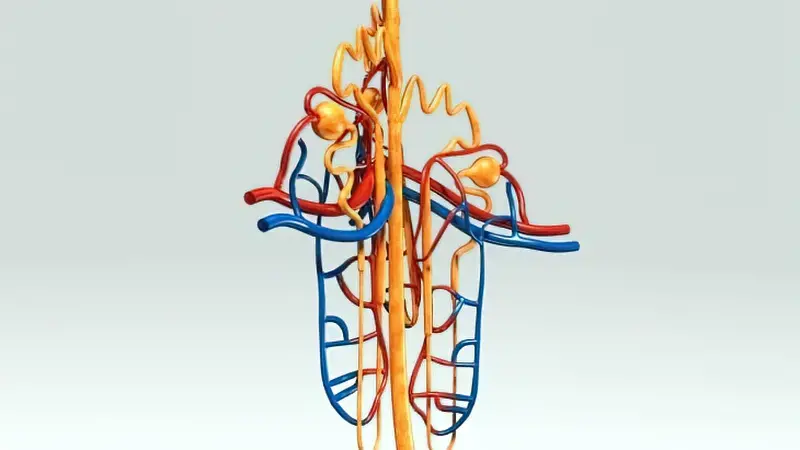
В більшості випадків підвищення рівня альдостерону при даній патології зумовлене зниженням тиску в артеріолах ниркових клубочків. Ця дисфункція призводить до зменшення кровопостачання нирок і зниження фільтраційного тиску у ниркових судинах.
Для забезпечення оптимального рівня альдостерону організм активує ренін-ангіотензинову систему, яка запускає складний ланцюг біохімічних реакцій. Цей процес супроводжується збільшенням виділення реніну юкстагломерулярним апаратом нирки. Ренін впливає на ангіотензиноген, що виробляється в печінці, і сприяє утворенню ангіотензину 1, який потім перетворюється в потужний пресорний фактор – ангіотензин 2 за дією особливого ферменту (АПФ).
У випадках тяжкої серцевої недостатності з застійними явищами, патологічне виділення альдостерону активується внаслідок гіповолемії та зниженого артеріального тиску. Ступінь підвищення концентрації альдостерону в крові прямо залежить від важкості порушення кровообігу. Використання діуретиків погіршує хід вторинного гіперальдостеронізму шляхом зменшення обсягу циркулюючої крові у судинах.
- затримує в організмі натрій, підвищуючи його реабсорбцію в нирках;
- збільшує об’єм циркулюючої крові;
- виводить калій.
Симптоми
Клінічна картина вторинного гіперальдостеронізму визначається не лише підвищенням рівня альдостерону в організмі, але й патологією, що викликала цей зріст, а також безпосередніми наслідками цього підвищення.
Хворі зазвичай мають артеріальну гіпертензію, яка часто виявляється нечутливою до лікування. Це може призводити до головних болів та запаморочень у пацієнтів. Ситуацію ускладнює той факт, що в крові цих хворих міститься значна кількість ангіотензину 2.
Крім того, альдостерон негативно впливає на роботу серця, спричиняючи гіпертрофію серцевого м’яза, особливо лівого шлуночка, і збільшення навантаження на серце. Тому пацієнти з вторинним гіперальдостеронізмом можуть відчувати дискомфорт у області серця та інші неприємні симптоми.
- м’язова слабкість;
- парестезії;
- судоми;
- брадикардія.
При синдромі Барттера патологічні симптоми з’являються з дитячого віку.
- затримку росту і розвитку;
- міопатичний синдром;
- зневоднення;
- порушення моторики кишечника і ін.
Діагностика
У процесі діагностики вторинного гіперальдостеронізму важливо визначити не лише сам факт підвищеної концентрації альдостерону в крові, але і виявити причину хвороби.
- скарги пацієнта;
- історія його життя та хвороби;
- дані огляду та об’єктивного обстеження;
- результати лабораторного та інструментального дослідження.
- ангіографія;
- ультразвукове дослідження;
- комп’ютерна томографія;
- МРТ.
- визначення концентрації альдостерону, реніну, ангіотензину 2;
- біохімічні показники (печінкові, ниркові проби, електроліти);
- функціональні тести.
Серед останніх може використовуватися проба з інгібіторами АПФ або флудрокортизоном (призводить до зменшення концентрації альдостерону).
Слід зазначити, що проби, призначені для підтвердження автономної секреції альдостерону при вторинному гіперальдостеронізмі негативні.
Діагноз «синдром Барттера» ґрунтується на виявленні гіперплазії юкстагломерулярного апарату та укладанні гістологічного дослідження.
Лікування

Тактика ведення хворих з вторинним гіперальдостеронізмом в першу чергу визначається основним захворюванням. Якщо причиною високої концентрації альдостерону є пухлина, то її видаляють. В інших випадках лікування консервативне.
- антагоністи альдостерону;
- інгібітори АПФ;
- блокатори рецепторів ангіотензину 2;
- антагоністи кальцію.
Слід відзначити, що при тривалому прийомі препаратів, до складу яких входить спіронолактон, проявляється його антиандрогенна дія. Це означає, що у чоловіків може спостерігатися зниження статевого потягу, а також може розвиватися гінекомастія, що характеризується збільшенням грудей у чоловіків. У жінок також може виникнути дисфункція яєчників, а симптоми передменструального синдрому можуть поглиблюватися під впливом цього препарату.
До якого лікаря звернутися
При вторинному гіперальдостеронізмі необхідно звертатися до ендокринолога для лікування та керівництва процесом відновлення здоров’я. Крім того, пацієнта можуть спостерігати нефролог, кардіолог, офтальмолог, невролог, онколог та судинний хірург, залежно від конкретних симптомів і ускладнень.
Вторинний гіперальдостеронізм може ускладнювати перебіг різних захворювань і значно погіршувати якість життя хворих. Вчасне виявлення та адекватне лікування не лише полегшують стан пацієнта, але й допомагають запобігти небажаним наслідкам і покращити їх загальний стан і якість життя.